- 1. Kohdunkaulan syövän maailmanlaajuinen taakka ja seulonnan haasteet
Kohdunkaulan syöpä on edelleen merkittävä maailmanlaajuinen kansanterveydellinen haaste, vaikka se on pitkälti ehkäistävissä tehokkaan seulonnan ja varhaisen puuttumisen avulla. Maailman terveysjärjestön (WHO) mukaan vuonna 2022 maailmanlaajuisesti raportoitiin arviolta 662 000 uutta tapausta ja 349 000 kuolemantapausta, mikä sijoittaa sen neljänneksi yleisimmäksi syöpäksi ja neljänneksi johtavaksi syöpään liittyvän kuolleisuuden syyksi naisilla. Tautitaakka keskittyy suhteettoman paljon matalan ja keskitulotason maihin, joissa ilmaantuvuus ja kuolleisuus ovat huomattavasti korkeammat kuin korkean tulotason maissa. Nämä johtuvat pääasiassa korkealaatuisten seulontaohjelmien ja syöpää edeltävien vaurioiden tehokkaan havaitsemisen ja hoidon puutteesta, ja lisäksi:
-Puuttuva tai heikko seulontainfrastruktuuriSaatavilla olevien ja laadukkaiden seulontapalveluiden puute.
-ResurssirajoituksetRajallinen laboratorioinfrastruktuuri, kylmäketjun logistiikka ja luotettava sähkönsaanti.
-TyövoimapulaKoulutetun laboratorio- ja kliinisen henkilökunnan puute.
-Viivästykset ja seurannan menetysViive näytteenoton ja tulosten saatavuuden välillä, mikä johtaa kliinisen hoidon viivästymiseen tai potilaiden menetykseen seurannassa[1].
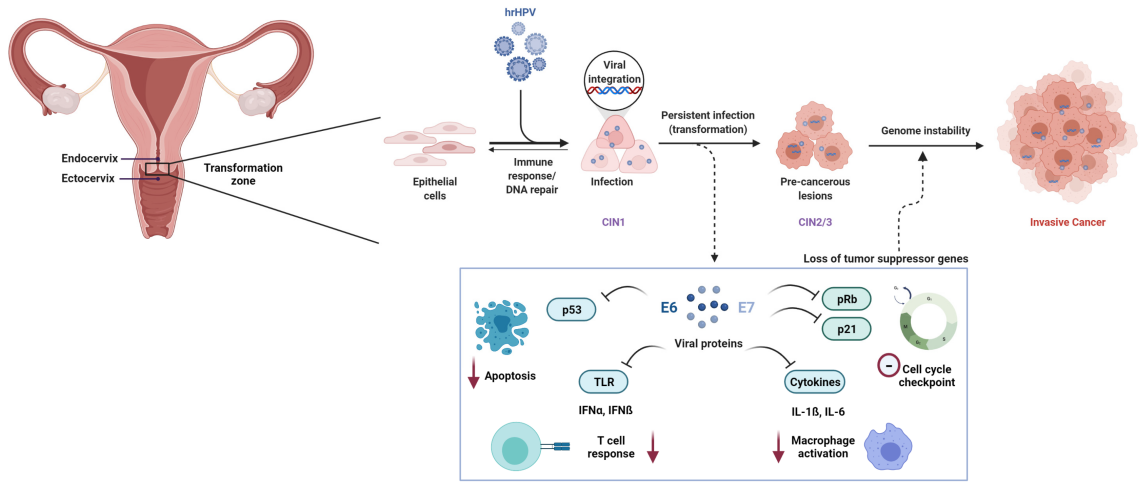
2. Kohdunkaulan karsinogeneesin etiologia ja molekyylipohja
Pitkittynyt infektio korkean riskin ihmisen papilloomaviruksella (HR-HPV) on välttämätön syy kohdunkaulan syövälle. Yli 200 tunnistetusta HPV-genotyypistä ainakin12 tyyppiäKansainvälinen syöväntutkimuslaitos (IARC) on luokitellut ne syöpää aiheuttaviksi (ryhmä 1).

Molekyylitasolla HPV:n välittämää karsinogeneesiä ohjaavat pääasiassa viruksen onkoproteiinit E6 ja E7. E6 edistää kasvainsuppressoriproteiini p53:n hajoamista, kun taas E7 inaktivoi toiminnallisesti retinoblastoomaproteiinia (Rb), mikä johtaa solusyklin säätelyhäiriöihin ja pahanlaatuiseen transformaatioon.
3.WHO:n suosittelemat seulontastrategiat
Maailman terveysjärjestö suosittelee HPV-nukleiinihappotestausta (NAT) ensisijaiseksi seulontamenetelmäksi kohdunkaulan syövän ehkäisyssä.
Yleinen väestö:HPV-DNA- tai mRNA-pohjaiset NAT-entsyymit
HIV-positiiviset naiset:HPV-DNA-pohjaiset NAT:t
Seulontavälit:
30–65-vuotiaat naiset: 5–10 vuoden välein
HIV-positiiviset naiset: 3–5 vuoden välein
Verrattuna sytologiaan perustuviin menetelmiin, HPV-testaus osoittaakorkeampi herkkyysja tarjoaaparempi negatiivinen ennustearvo, mikä mahdollistaa pidemmät ja kustannustehokkaammat seulontavälit.
4.WHO:n HPV-seulontatestien kohdetuoteprofiili
WHO on kehittänytKohdetuoteprofiili (TPP)HPV-seulontamäärityksiin, jotka on tarkoitettu käytettäväksi hajautetuissa ja resurssirajoitteisissa ympäristöissä.[1]
Keskeisiä ominaisuuksia ovat:
- Yhteensopivuus itse kerättyjen näytteiden kanssa
- Useiden korkean riskin HPV-genotyyppien (≥12 tyyppiä) havaitseminen
- Käyttö ilman laboratoriokoulutusta
- Tulokset saatavilla yhden kliinisen käynnin aikana
Nämä kriteerit tukevat hoitopistetestausta ja ”seulo ja hoida” -strategioita.
5.Täysin automatisoitu korkean riskin HPV-tunnistusalusta
Macro & Micro-Testin AIO800-järjestelmä tarjoaatäysin automatisoitu näytteestä vastaukseksi -työnkulkunukleiinihappojen eristyksen, monistuksen ja havaitsemisen integrointi WHO:n suosittelemien seulontastrategioiden mukaisesti.

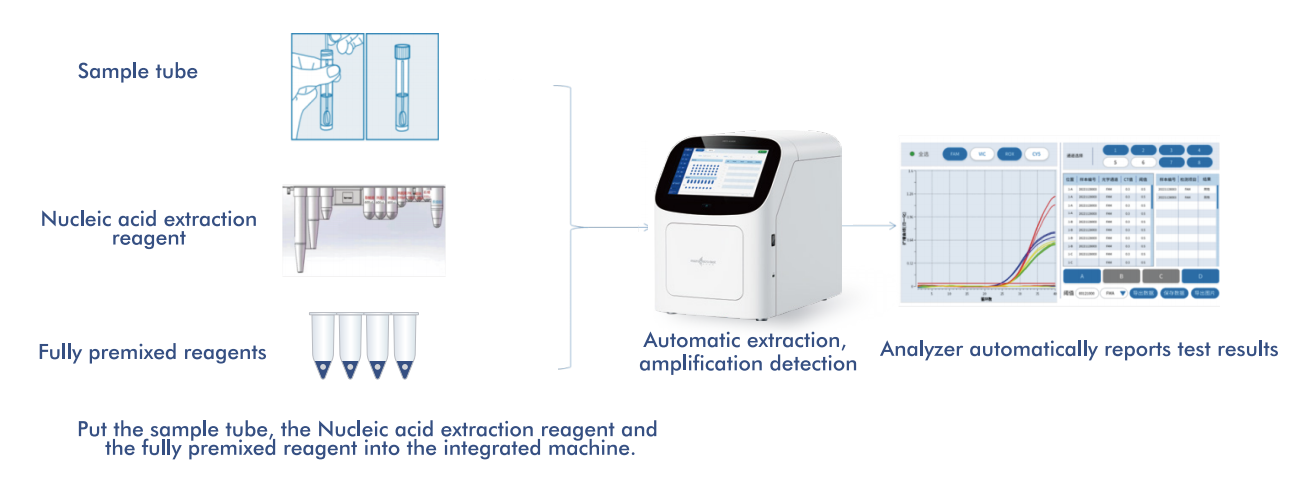
5.1 Automaattinen näytteestä vastaukseksi -työnkulku
Alusta yhdistää nukleiinihappojen eristämisen, monistamisen ja havaitsemisen yhdeksi suljetuksi järjestelmäksi, joka vaatii vain vähän käyttäjän toimia. Tämä rakenne:
- -Vähentää riippuvuutta erikoistuneesta laboratoriohenkilöstöstä
- -Minimoi prosessin vaihtelun ja kontaminaatioriskin
- -Mahdollistaa käyttöönoton hajautetuissa terveydenhuollon yksiköissä
Samaan aikaan sen läpimenokapasiteetti tukee sovelluksia keskitetyissä laboratorioissa, mikä helpottaa laaja-alaisia seulontaohjelmia.
5.2 Laaja genotyypityksen kattavuus
Järjestelmä tunnistaa 14 korkean riskin HPV-tyyppiä, mukaan lukien kaikki IARC:n luokittelemat 12 karsinogeenista tyyppiä (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 ja 59), sekä HPV66:n ja HPV68:n.
Tärkeää on, että se tarjoaatyyppikohtainen genotyypitystuloksia, mikä mahdollistaa riskien luokittelun ja tarkemman kliinisen hoidon.
5.3 Analyyttinen herkkyys ja kliiniset vaikutukset
Järjestelmän havaitsemisrajan ollessa 300 kopiota/ml, se pystyy tunnistamaan matalan HPV-tason infektion, joka myötävaikuttaa:
- -Kliinisesti merkittävien infektioiden varhaisempi havaitseminen
- -Parannettu negatiivinen ennustearvo
- -Tuki pidennetyille seulontaväleille
5.4 Itsenäytteenoton tuki
Alusta on yhteensopiva molempien kanssakohdunkaulan limakalvonäytteet ja itse kerätyt virtsanäytteetyhdenmukaistaminen WHO:n suositusten kanssa seulonnan käyttöönoton keskeisten esteiden poistamiseksi, mukaan lukien:
- -Rajoitettu pääsy terveydenhuollon palveluihin
- -Sosiokulttuuriset rajoitteet
Julkaisun aika: 27.3.2026
