Maaliskuun 24. päivänä 2026 vietetään 31. maailman tuberkuloosipäivää. Maailman terveysjärjestö (WHO) on julkaissut tämän vuoden maailmanlaajuisen teeman seuraavasti:"Kyllä! Me voimme lopettaa tuberkuloosin!", korostaen, että vahva hallituksen johtajuus, jatkuva poliittinen sitoutuminen ja koordinoitu monialainen toiminta ovat välttämättömiä tuberkuloosiepidemian lopettamiseksi.

Globaali edistys ja jäljellä olevat haasteet
Maailmanlaajuisen tuberkuloosiraportin 2025 mukaan maailmanlaajuinen tuberkuloosin torjunta saavutti merkittävän virstanpylvään vuonna 2024, ja molemmatilmaantuvuus ja kuolleisuus vähenevätensimmäistä kertaa COVID-19-pandemian jälkeen.
Arvioitu10,7 miljoonaa ihmistäsairastui tuberkuloosiin vuonna 2024, mukaan lukien 54 % miehistä, 35 % naisista ja 11 % lapsista ja nuorista. Näistä tapauksista noin619 000 (5,8 %)olivat samanaikaisesti HIV-tartunnan saaneita ja390 000 (3,6 %)olivat moniresistenttejä tai rifampisiiniresistenttejä tuberkuloosipotilaita (MDR/RR-TB).
Tuberkuloosi aiheutti noin1,23 miljoonaa kuolemaavuonna 2024 ja oli edelleen maailmanlaajuisesti johtava tartuntatautikuoleman aiheuttaja ohittaen COVID-19:n. Kolmen vuoden kasvun jälkeen vuosina 2021–2023 tuberkuloosin maailmanlaajuinen ilmaantuvuus laski lähes 2 % vuonna 2024, mikä heijastaa tuberkuloosipalveluiden asteittaista elpymistä.[1]
Maantieteellisesti67 % tapauksistakeskittyivät kahdeksaan maahan: Intiaan, Indonesiaan, Filippiineille, Kiinaan, Pakistaniin, Nigeriaan, Kongon demokraattiseen tasavaltaan ja Bangladeshiin.
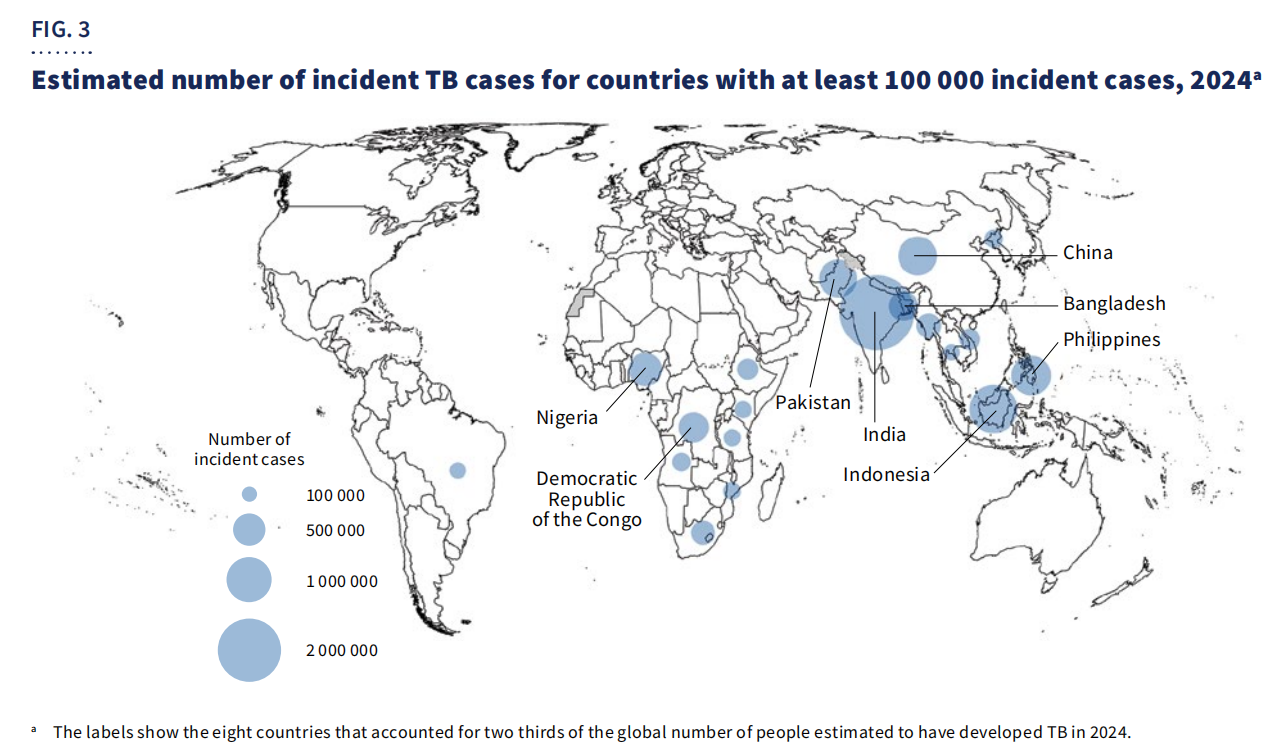
Edistyksestä huolimatta tuberkuloosi on edelleen HIV-positiivisten ihmisten johtava kuolinsyy ja merkittävä mikrobilääkeresistenssiin liittyvän kuolleisuuden aiheuttaja. Maailmanlaajuinen rahoitus on edelleen riittämätöntä, ja vain5,9 miljardia Yhdysvaltain dollariasaatavilla vuonna 2024 – paljon alle22 miljardin Yhdysvaltain dollarin vuosittainen tavoiteasetettu vuodelle 2027.
Nämä luvut korostavat kiireellistä tarvetta vahvistaa tuberkuloosin torjuntaohjelmia maailmanlaajuisesti keskittyen diagnostiikan saatavuuden laajentamiseen, hoitotulosten parantamiseen ja tuberkuloosin leviämistä edistävien sosiaalisten tekijöiden ratkaisemiseen. Tuberkuloosi vaatii edelleen vahvaa kansainvälistä yhteistyötä ja poliittista sitoutumista tuberkuloosin vastaisen strategian tavoitteiden saavuttamiseksi.
Mycobacterium tuberculosis: Patogeneesi ja luokittelu
Mycobacterium tuberculosis (MTB/M. tuberculosis) on ensisijainen ja yleisin tuberkuloosia (TB) aiheuttava taudinaiheuttaja. Se voi päästä ihmiskehoon hengitysteiden, ruoansulatuskanavan tai vaurioituneen ihon ja limakalvojen kautta, tartuttaa useita elimiä ja aiheuttaa erilaisia tuberkuloosin muotoja. Keuhkotuberkuloosi, joka tarttuu pääasiassa pisaratartuntana, muodostaa yli 80 % tuberkuloositapauksista. Yleisiä oireita ovat yskiminen, limaneritys ja hemoptyysi. Keuhkoihin tartunnan jälkeen bakteeri voi levitä verenkierron kautta useisiin järjestelmiin, mikä voi johtaa luusto-, virtsatie- tai ruoansulatuskanavan tuberkuloosiin.[2]
MTB kuuluu Mycobacterium-sukuun, johon kuuluvat:
- Mycobacterium tuberculosis -kompleksi (MTBC): Sisältää mm. M. tuberculosis, M. bovis, M. africanum, M. canettii ja M. microti. Vaikka M. tuberculosis on tuberkuloosin ensisijainen aiheuttaja, myös M. bovis ja M. africanum voivat aiheuttaa taudin.
- Ei-tuberkuloottiset mykobakteerit (NTM).
- Mycobacterium leprae, lepran aiheuttaja.
Laboratoriodiagnostiset lähestymistavat
Tarkka ja oikea-aikainen diagnoosi on olennaista tehokkaan tuberkuloosin torjunnan kannalta. Maailman terveysjärjestö korostaa, ettäNopeat molekyylidiagnostiikkateknologiat ovat mullistaneet tuberkuloosin havaitsemisen perustavanlaatuisesti mahdollistamalla patogeenien erittäin herkän ja spesifisen tunnistamisen ja samanaikaisesti lääkeresistenssin havaitsemisen.[1].
- Mikroskopia ja viljelye: Viljelmä on edelleen tuberkuloosin diagnosoinnin kultainen standardi, koska se mahdollistaa elinkelpoisten organismien lopullisen tunnistamisen ja tukee lääkeherkkyystestejä ja genomianalyysiä. Mycobacterium tuberculosis -bakteerin hitaan kasvunopeuden vuoksi tulosten saaminen vie kuitenkin tyypillisesti 2–8 viikkoa, mikä rajoittaa sen kliinistä hyödyllisyyttä kiireellisessä päätöksenteossa.
-Immunologinen testaus: Immunologiset menetelmät, mukaan lukien tuberkuliinin ihokoe (TST) ja interferoni-gamma-vapautumismääritykset (IGRA), havaitsevat isännän immuunivasteita tuberkuloosi-infektioon. Vaikka nämä määritykset ovat hyödyllisiä piilevän infektion tunnistamisessa, ne eivät pysty luotettavasti erottamaan aktiivista ja aiempaa infektiota, ja siksi niiden diagnostinen spesifisyys on rajallinen suuren tartuntataakan olosuhteissa.
-Molekyylidiagnostiikka (NAAT): DNA-pohjaisia testejä, kuten nukleiinihappojen monistusta (NAAT), suositellaan niiden korkean herkkyyden ja spesifisyyden vuoksi.
-Kohdennettu seuraavan sukupolven sekvensointi (tNGS): Kohdennetut sekvensointitekniikat mahdollistavat resistenssiin liittyvien mutaatioiden tarkan tunnistamisen. WHO:n ohjeet suosittelevat tNGS:ää edistyneeksi työkaluksi lääkeresistenssin havaitsemiseen diagnoosin jälkeen, mikä tukee tarkkoja hoitostrategioita [3].
-Metagenominen seuraavan sukupolven sekvensointi (mNGS): Metagenomiikan sekvensointi mahdollistaa laajan valikoiman patogeenejä puolueettoman havaitsemisen ilman ennakkoon tehtävää kohteen valintaa. Tämä lähestymistapa on erityisen arvokas monimutkaisissa tai epäselvissä kliinisissä tilanteissa, kuten sekainfektioissa ja immuunipuutteisissa potilaissa, joissa perinteinen diagnostiikka ei välttämättä riitä.
WHO korostaa edelleen, että mikrobiologinen vahvistus on välttämätöntä asianmukaisen hoidon aloittamiseksi ja potilastulosten parantamiseksi, ja vahvistaa edistyneen molekyylidiagnostiikan integroinnin tärkeyttä tuberkuloosin torjuntaohjelmiin [1].
Kattavat molekyylidiagnostiikkaratkaisut Macro & Micro-Testiltä
1.Multipleksinen PCR-havaitseminen tuberkuloosin ja lääkeresistenssin varaltaTB
| Tuotekoodi | Tuotteen nimi | Sertifiointi |
| HWTS-RT001 | Mycobacterium Tuberculosis DNA:n havaitsemispakkaus (fluoresenssi-PCR) | CE |
| HWTS-RT137 | Mycobacterium Tuberculosis -isoniatsidiresistenssimutaatioiden havaitsemispakkaus (sulamiskäyrä) | CE |
| HWTS-RT074 | Mycobacterium Tuberculosis -nukleiinihappo- ja rifampisiiniresistenssin havaitsemispakkaus (sulamiskäyrä) | CE |
| HWTS-RT102 | Entsymaattiseen koettimen isotermiseen monistukseen (EPIA) perustuva nukleiinihappojen havaitsemispakkaus Mycobacterium tuberculosis -bakteerin havaitsemiseksi | CE |
| HWTS-RT144 | Pakastekuivattu Mycobacterium Tuberculosis -kompleksin nukleiinihappojen havaitsemispakkaus (entsymaattinen koetin isoterminen monistus) | CE |
| HWTS-RT105 | Pakastekuivattu Mycobacterium Tuberculosis DNA:n havaitsemispakkaus (fluoresenssi-PCR) | CE |
| HWTS-RT147 | Mycobacterium Tuberculosis -nukleiinihappo- ja rifampisiini-isoniatsidiresistenssin määrityspakkaus (sulamiskäyrä) | CE |
Kun on vahva kliininen epäily tuberkuloosista (TB),HWTS-RT147testiä suositellaan MTB-infektion ja monilääkeresistentin tuberkuloosin (MDR-TB) kvalitatiiviseen havaitsemiseen. Tämä testi tunnistaa mutaatiotrpoB-geeni, jotka johtavat rifampisiini- (RIF) resistenssiin ja mutaatioihinkatG- ja InhA-geenit, jotka liittyvät isoniatsidiresistenssiin (INH). Se tarjoaa tehokkaan, kertakäyttöisen testin sekä MTB:n että MDR-TB:n varalta, ja siinä on sisäinen laadunvalvonta väärien negatiivisten tulosten minimoimiseksi ja nopean ja tarkan tuloksen varmistamiseksi.
2.PTNseq-kohdennettu sekvensointi hengitystiepatogeeneille ja resistenssiprofilointi
| Tuotekoodi | Tuotteen nimi | Tekninen |
| HWKF-TS0001 | PTNseq-verivirrassa leviävien infektioiden patogeenien geenirikastuspakkaus | 24 testiä/pakkaus |
| HWKF-TS0002 | PTNseq keskushermostoinfektion patogeenisten mikro-organismien geenirikastuspakkaus | 24 testiä/pakkaus |
| HWKF-TS0003 | PTNseq-hengitystieinfektioiden patogeenien geenirikastuspakkaus | 24 testiä/pakkaus |
| HWKF-AT0003 | PTNseq-hengitystieinfektioiden patogeenisten mikro-organismien automaattinen rikastuskirjaston rakennussarja (ONT) | 24 testiä/pakkaus |
| HWKF-TS0004 | PTNseq-laajaspektristen tartuntatautien geenirikastuspakkaus | 24 testiä/pakkaus |
| HWKF-TS0005 | PTNseq Ultra-Broad-Spectrum -tarttuvien patogeenisten mikro-organismien geenirikastuspakkaus | 24 testiä/pakkaus |
| HWKF-TS0151 | Mykobakteerien tyypitys- ja lääkeresistenssigeenien rikastuspakkaus (monistusmenetelmä) | 24 testiä/pakkaus |
Sekalaisten hengitystieinfektioiden (mukaan lukien ylä- ja alahengitystieinfektiot, tuberkuloosi ja krooniset hengitystiesairaudet) tapauksissa tai kun tarvitaan lääkeresistenssigeenianalyysiä (esim. epäilty lääkeresistentti tuberkuloosi),PTNseq-sarja kohdennettua suuren läpimenon geenien havaitsemistavoidaan soveltaa. Edistyneeseen kohdennettuun sekvensointitekniikkaan perustuen PTNseq käyttää ultra-multipleksistä PCR:ää tiettyjen kohdesekvenssien rikastamiseen yhdistettynä suuren läpimenon sekvensointiin ja kolmannen sukupolven nanohuokostekniikkaan kattavaa patogeenien tunnistamista ja lääkeresistenssiprofilointia varten.
Järjestelmä käyttää patentoituja, erittäin spesifisiä alukkeita kohdegeenien ultra-multipleksimonistukseen. Omistetun tietokannan ja älykkäiden bioinformatiikan algoritmien tuella se tarjoaa tarkan patogeenien tunnistamisen sekä lääkeresistenssi- ja virulenssigeenianalyysin. Kohdennettu rikastus vähentää isäntä-DNA:n aiheuttamia häiriöitä, parantaa herkkyyttä näytteissä, joilla on korkea ihmisperäinen tausta, ja mahdollistaa vaikeiden kohteiden, kutenMycobacterium tuberculosis, sienet, solunsisäiset bakteerit, RNA-virukset ja resistenssi- tai virulenssigeenit.
PTNseq saavuttaa havaitsemisrajanniinkin alhainen kuin 100 kopiota/mlja kannet175 yleistä hengitystiepatogeenia, mukaan lukien 76 bakteeria, 73 virusta, 19 sientä, 7 mykoplasmaa sekäKlamydia, Riketsiaja 54 lääkeresistenssigeeniäPaneeli sisältääMycobacterium tuberculosismonimutkaiset ja tärkeimmät ei-tuberkuloottiset mykobakteerit.
PTNseq-sarja yhdistää korkean herkkyyden kustannustehokkuuteen parantaen taudinaiheuttajien havaitsemisastetta ja tukien yksilöllistä mikrobilääkehoitoa samalla, kun se auttaa lieventämään mikrobilääkeresistenssiä. Täysin automatisoituun geenisekvensointikirjastojen valmistusjärjestelmään (AIOS) integroituna se tarjoaa virtaviivaisen sairaalaratkaisun, jonka läpimenoaika näytteestä tulokseen on jopa 6,5 tuntia.

3. Metagenomiikkasekvensointi laajakirjoisten patogeenien havaitsemiseksi
| Tuotekoodi | Tuotteen nimi | Tekninen |
| HWKF-MN0011 | Metagenomisen patogeenin havaitsemispakkaus (DNA-Illumina) | 24 testiä/pakkaus |
| HWKF-MN0018 | Metagenomisen patogeenin havaitsemispakkaus (DNA-MGI) | 24 testiä/pakkaus |
| HWKF-MN0021 | Metagenomisen patogeenin havaitsemispakkaus (DNA-ONT) | 24 testiä/pakkaus |
| HWKF-MN0012 | Metagenomisen patogeenin havaitsemispakkaus (RNA-Illumina) | 24 testiä/pakkaus |
| HWKF-MN0019 | Metagenomisen patogeenin havaitsemispakkaus (RNA-MGI) | 24 testiä/pakkaus |
| HWKF-MN0022 | Metagenomisen patogeenin havaitsemispakkaus (RNA-ONT) | 24 testiä/pakkaus |
| HWKF-MN0013 | Metagenomisen patogeenin havaitsemispakkaus (DNA+RNA-Illumina) | 24 testiä/pakkaus |
| HWKF-AYM0013 | Metagenomisen patogeenin havaitsemisen automatisoitu kirjastonrakennussarja (DNA+RNA-Illumina) | 24 testiä/pakkaus |
| HWKF-MN0020 | Metagenomisen patogeenin havaitsemispakkaus (DNA+RNA-MGI) | 24 testiä/pakkaus |
| HWKF-MN0023 | Metagenomisen patogeenin havaitsemispakkaus (DNA+RNA-ONT) | 24 testiä/pakkaus |
Kun kliininen diagnoosi on epäselvä,mNGS-patogeenien suuren läpäisykyvyn geenien havaitseminenvoidaan suorittaa potilaasta otetuista useista näytteistä, mukaan lukien keuhkohuuhteluneste, yskös, nielunäytteet, veri, pleuraeffuusio, mätä ja kudosnäytteet. Tässä lähestymistavassa käytetään metagenomisekvensointitekniikkaa, jossa eri näytteet läpikäyvät kohdennetun esikäsittelyn, minkä jälkeen niistä uutetaan nukleiinihappoja lasihelmillä ja seinämää hajottavilla entsyymeillä, mikä parantaa uuttotehokkuutta. Sekvensointi on mukautettu useille alustoille, mikä varmistaa suuren tietomäärän mNGS-herkkyyden ja kokoonpanon eheyden parantamiseksi. Data analysoidaan itse rakennetun tietokannan ja älykkäiden algoritmien avulla, jotka havaitsevatyli 20 000 taudinaiheuttajaa, mukaan lukien bakteerit, sienet, virukset ja loiset, mikä antaa tietoa epäillyistä patogeenisistä mikro-organismeista. Tämä menetelmä soveltuu vaikeasti diagnosoitaville, kriittisesti sairaille tai immuunipuutteisille potilaille, mukaan lukien seuraavien tunnistaminen:MaastopyörämonimutkainenjaNTMsekä sekainfektioita. Se parantaa merkittävästi taudinaiheuttajien havaitsemisastetta ja auttaa ohjaamaan kliinistä kohdennettua antibioottien käyttöä, mikä mahdollistaa infektioiden tarkan diagnosoinnin.
Johtopäätös
Vaikka huomattavaa edistystä on saavutettu, tuberkuloosi on edelleen merkittävä maailmanlaajuinen terveyshaaste, erityisesti lääkeresistenssin, rahoitusvajeiden ja diagnostiikan epätasa-arvoisen saatavuuden yhteydessä.
WHO korostaa, että nopean molekyylidiagnostiikan ja edistyneiden sekvensointiteknologioiden saatavuuden laajentaminen on olennaista tuberkuloosin lopettamisstrategian tavoitteiden saavuttamiseksi. Jatkuvan innovoinnin, investointien ja globaalin yhteistyön avulla tuberkuloosin lopettaminen ei ole enää pyrkimys, vaan saavutettavissa oleva tavoite.
Viitteet:
- Maailman terveysjärjestö. Maailmanlaajuinen tuberkuloosiraportti 2024/2025: Diagnostinen testaus ja hoito.
- Maailman terveysjärjestö. WHO:n käsikirja tuberkuloosin ja lääkeresistentin tuberkuloosin havaitsemiseen tarkoitettujen molekyylitason pikadiagnostisten testien valintaan.
- Maailman terveysjärjestö. WHO:n yhdistetyt tuberkuloosiohjeet: Moduuli 3 – Diagnoosi (päivitys vuodelle 2024).
Julkaisun aika: 24.3.2026
